担当医からのメッセージ
糖尿病の3大合併症の一つである糖尿病網膜症は、失明するリスクの高い疾患です。ある程度進行するまで自覚症状がないため、知らないうちに病状が悪化してしまい、手遅れになることも珍しくありません。そのため、糖尿病患者さまにおいては、網膜症が発症していなくても定期的なモニタリングをおすすめしています。当院では、専門性の高い医師とスタッフが最新の医療技術と機器を駆使して治療に当たります。また、患者さまとのコミュニケーションを大切にしており、治療についての理解を深めながら、最適な治療計画を検討してきます。安心して通える糖尿病眼外来で、専門的な医療と丁寧なサポートを受け、健やかな眼の未来を築いていくお手伝いが出来れば幸いです。
疾患概要
近年、患者数の増加が著しい病気の一つに糖尿病があります。国内の患者数は約1,000万人、予備軍を含めると、約2,000万人になると言われています。糖尿病は合併症が怖い病気で、腎臓や神経、そして眼に現れることが多く、これらは三大合併症と言われています。
眼の合併症は、糖尿病と診断されたときから定期的な眼科の検査を受け、病気の初期から内科と眼科の適切な治療を続けていれば、失明は確実に防げます。しかし、実際には糖尿病を放置している人が少なくなく、毎年多くの人が、糖尿病の合併症で視力を失い、今なお本邦では成人の失明原因の第三位(第一は緑内障、第二位は網膜色素変性)となっています。
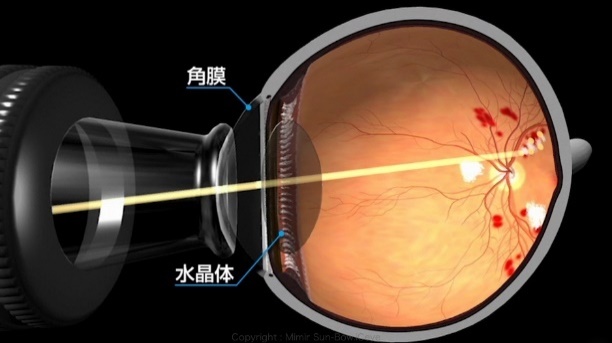
糖尿病網膜症は眼の奥の方に網膜という組織があり、これはカメラにあてはめるとフィルムにあたるところに出る病気です。網膜は、瞳から入った光の明暗や色を感知する役割をもっていて、ものを見るために大変重要なところです。糖尿病網膜症とは、その網膜が傷められ、感度が低くなってしまう病態です。網膜には細かい血管が全体に張りめぐらされていて、血糖値が高い状態が長期間に続くと血管に負担がかかり、血液の流れが悪くなってきます。その結果、網膜が傷めつけられてしまいます。
症状
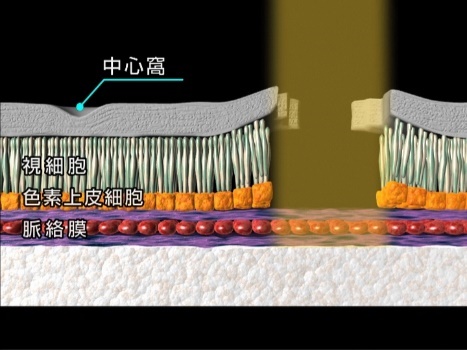
糖尿病の患者さまの全員に網膜症が出るわけではありません。また、網膜症が出ても早期の段階(図1)では視力低下などの症状がありません。そのため、症状が出る前から定期的に眼科に通院することが重要になってきます。
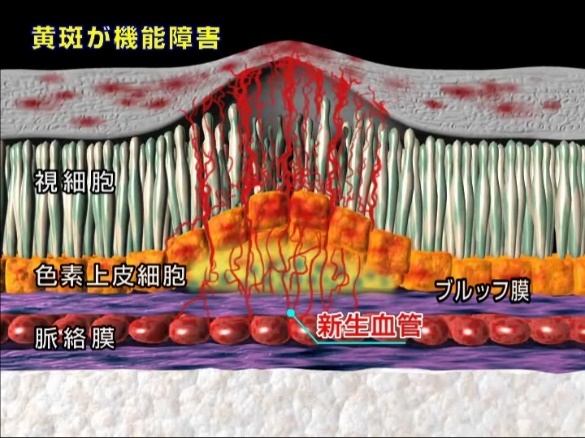
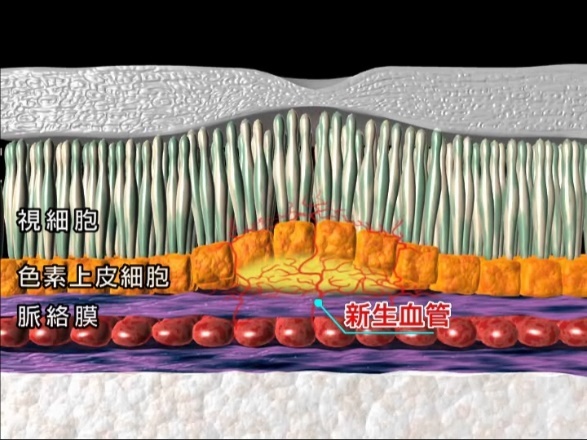
網膜症がある程度進行してくると、網膜の中心部の黄斑というところにむくみ(浮腫)(図2)が出てくることがあります。そうなりますと、物が歪んで見えたり、視力が低下したりしてきます。
網膜症がさらに進行すると、網膜への血流が途絶えて血液のめぐりが悪くなります。すると、それを補おうとして、網膜に新しい血管(新生血管)が作られてしまいます。新生血管の発生は、一見理にかなっているように思えますが、この血管は、大変もろく出血しやすい血管で、新生血管が破れて網膜の表面や眼球内(厳密には硝子体内)に出血が広がると、視力に大きな影響を及ぼします。さらに進行しますと、新生血管から染み出た成分が刺激となって、薄い膜状の増殖膜が形成されます。新生血管が破れることで硝子体出血、増殖膜が網膜を牽引し網膜剥離が発生し、症状として、著明な視力の低下や黒いものが飛んで見えるような症状(飛蚊症)がでます。それらの状況を放置しますと、網膜が全部はがれてしまったり、眼圧が急激に上昇したりして失明に至ることもあります。
治療
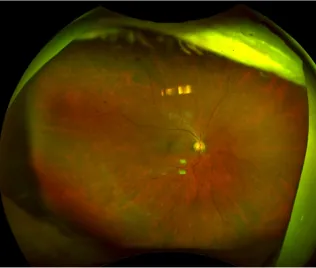
この段階では視力低下はありません
糖尿病網膜症治療の大原則は、血糖コントロールです。血糖コントロールを良好に保てば網膜症の発症や進行する確率が低くなりますが、現状の網膜症の状況は過去の血糖コントロール状況が反映されているため、血糖コントロールをよくすることで一度視力低下した状態が良くなるということはありません。
残念ながら、現状では糖尿病網膜症に有効な点眼薬や著効する内服薬はありません。
先ほど書きました黄斑部のむくみ(黄斑浮腫)に対しては抗VEGF薬というお薬を目に注射することがあります。全員に確実に効果があるというわけではありませんが、患者さまによっては視力が改善することが期待されます。ただし、再発することがあり、何度も注射をしなければならないことが問題点です。
また、網膜の血の巡りの悪いところに対してや中心部から離れている網膜のむくみに対してはレーザー治療が必要となります。これは手術の一つですが、外来で行うことができます。
さらに進行して硝子体出血や網膜剥離をきたした場合は硝子体手術が必要になることもあります。近年になり、硝子体手術の成績は器械の進歩、補助材料の開発、技術の向上などにより、格段に向上してきましたが、未だ最終的に視力不良の転機になる症例があるのは事実ですので、そこまで進行させないことが重要です。
治療法ではありませんが、不幸にして糖尿病網膜症で著明な視覚障害になってしまった方にも適切なロービジョンケアを行えるようにしたいと考えています。
-
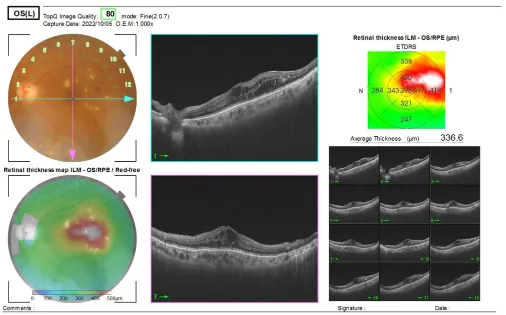
図2 黄斑浮腫のOCT像
-
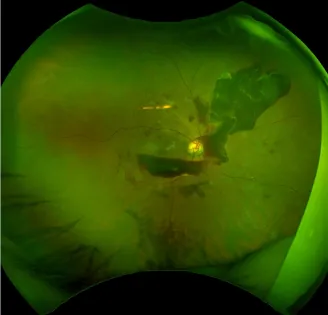
図3 増殖糖尿病網膜症
無治療ですと失明の危険があります
抗VEGF療法(硝子体注射)
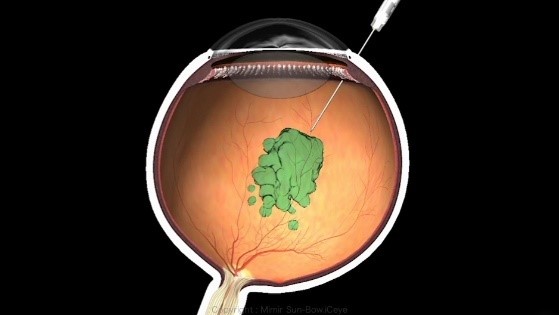
黄斑部のむくみには、体内のVEGF(血管内皮増殖因子)という物質が関与していることがわかっています。VEGFは、通常は漏れ出ることがない血液成分を血管から漏れ出やすくさせたり、本来存在しない異常な新生血管を発生させたりします。抗VEGF薬を目の中に注射して、このVEGFの働きを抑えます。この治療は1回では終了するものでなく、病状によって治療のスケジュールを決定します。
抗VEGF薬の種類
ルセンティスⓇ、アイリーアⓇ、ベオビュⓇ、バビースモⓇ
方法
- 瞳を広げるための薬を点眼したあと、点眼麻酔をします。
- 目の周りを消毒します。
- 抗VEGF薬を硝子体へ注射します。
副作用
まれですが、眼内炎という重大な感染症の報告があります。予防のため、処方された点眼液をきちんと点眼し、目を清潔に保ってください。その他、結膜下出血、眼圧上昇、眼痛、視力低下などをおこすことがあります。
網膜光凝固術(レーザー光凝固術)
特定波長のレーザー光線を網膜に当て、網膜を焼き固めて、病気の進行を抑えます。網膜を元に戻す治療ではありませんが、悪化させないために重要な治療で、通常、外来で行います。治療後に比較的早く日常生活に戻ることができますが、状態に応じて、複数回照射が必要です。
レーザー光凝固術
網膜断面図
方法
- 瞳を広げるための薬を点眼したあと、点眼麻酔をします。
- レーザー光を異常な組織や血管に照射します。レーザーの照射数や照射範囲は網膜症の進行具合によって異なります。
- しばらく安静にします。
合併症
照射数より鈍痛がおこることがあります。また、眼圧上昇、視力の変化、黄斑部浮腫が生じることがありますがいずれも一過性です。まれに瘢痕形成、網膜損傷など。
網膜硝子体手術
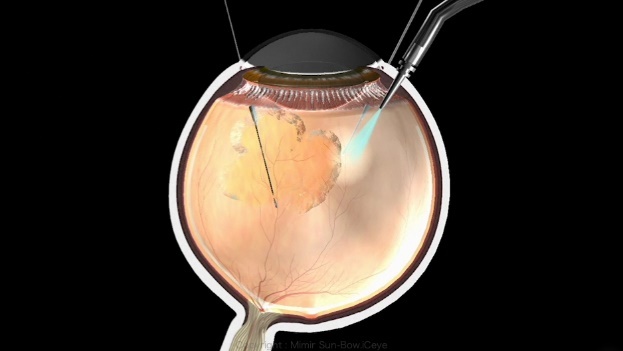
目の奥(後眼部)は目の形を保っている透明なゼリー状の物質(硝子体)で満たされています。硝子体手術では、この硝子体を切除します。
方法
- 目に注射で麻酔をします。
- 白目に3か所の小さな穴を開けます。
- 目の中を照らす照明や内視鏡、硝子体カッターを入れます。
- 目の形を保つために灌流液を眼内に入れながら、硝子体カッターで硝子体を細かく切り、出血した血液を吸引したり、剥がれた網膜を元にもどしたりします。
- 切除した硝子体の代わりに灌流液を入れ、手術を終了します。
状態によっては、灌流液の代わりに、空気やガス、シリコンオイルなどを入れることがあります。
合併症
目の感染症、網膜剥離、角膜障害、緑内障、黄斑浮腫などがあります。
検査
「DRI OCT Triton」は短時間で高画質の網膜断層撮影ができる検査装置です。さらに、光干渉断層血管撮影(通称OCTアンギオグラフィ)という最新の機能を搭載しています。OCTアンギオグラフィでは網膜やその深部の脈絡膜の血流、微小血管の構造などを観察することができます。
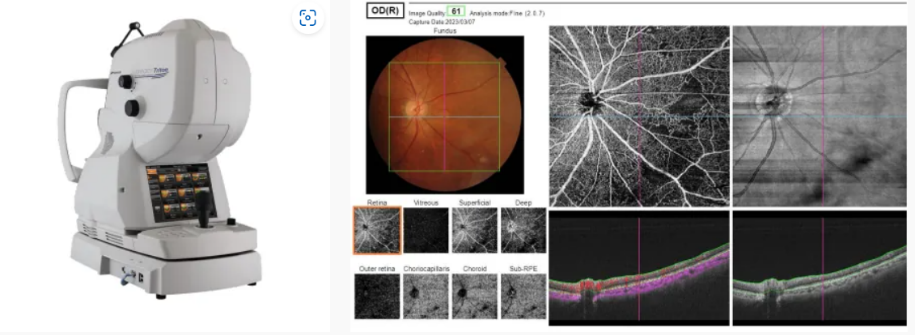
OCT、OCT-A、眼底写真:DRI OCT Triton
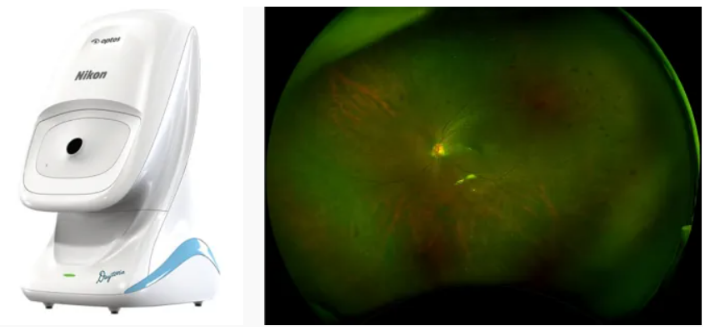
広角眼底写真、自発蛍光:Daytona Next
「Daytona Next」は、非接触で、中心部から周辺部まで、眼底の約80%の領域を画角200度でカバーして撮影できます。
糖尿病網膜症専門外来のよくある質問(Q&A)
糖尿病網膜症は症状が出にくいと聞きました。どうすれば早く見つけられますか?
糖尿病網膜症は、初期の段階では自覚できる症状がほとんどありません。
見えにくさやゆがみを感じたときには、すでに進行している場合もあります。
そのため、症状の有無にかかわらず、定期的な眼底検査を受けることが最も重要です。糖尿病と診断された方は、年1回以上の眼科受診がすすめられています。
血糖コントロールが良好であれば、網膜症は起こりにくくなりますか?
血糖値を安定した状態に保つことは、糖尿病網膜症の進行を抑えるうえで重要な要素です。
高血糖が続くと、網膜の細い血管に負担がかかり、出血やむくみが起こりやすくなります。
食事療法・運動療法・内服薬や注射治療などによる血糖管理は、目の合併症だけでなく全身の健康維持にもつながります。
糖尿病網膜症で視力を失うことは多いのでしょうか?
糖尿病網膜症は放置すると視力低下を招くことがありますが、早期に発見し適切な治療を行えば、重度の視力障害を防げる疾患です。
定期検査と継続的な治療を行うことで、多くの方が日常生活に支障のない視機能を維持しています。
治療や通院はどのくらいの間隔で必要になりますか?
受診間隔や治療頻度は、網膜症の進行度や治療方法によって異なります。
レーザー治療や硝子体内注射を行う場合は、数週間から数か月ごとに治療を行うことがあります。
症状が安定していれば検査のみで経過観察となることもあり、状態に応じて通院間隔は調整されます。
腎臓や神経など、他の糖尿病合併症との関係はありますか?
糖尿病網膜症は、腎症や神経障害などと同じく、血管障害が原因で起こる合併症です。
これらは同時に進行することがあるため、眼科だけでなく内科と連携した全身管理が重要になります。
定期的な内科受診と検査を継続することが、網膜症の進行予防にもつながります。
「軽い網膜症」と言われました。すぐ治療しなくても大丈夫ですか?
軽度の糖尿病網膜症では、直ちに治療が必要ないケースも少なくありません。
ただし、進行すると治療が必要になる可能性があるため、定期的な眼底検査による経過観察が欠かせません。
血糖コントロールを継続しながら、医師の指示どおり通院することが大切です。
治療後、視力が安定するまでにはどのくらいかかりますか?
視力の回復や安定までの期間は、治療内容や病状によって異なります。
レーザー治療や硝子体内注射後は、数日から数週間で見え方が落ち着くことが多いものの、個人差があります。
回復には時間を要する場合もあるため、定期検査で経過を確認していくことが重要です。
目の疲れや乾燥感は網膜症と関係していますか?
目の疲れや乾きは、糖尿病網膜症そのものの症状ではありません。
ただし、糖尿病の影響によりドライアイや眼精疲労が起こりやすくなることはあります。
気になる症状がある場合は、眼科で状態を確認し、適切なケアについて相談すると安心です。




